文山上明眼科


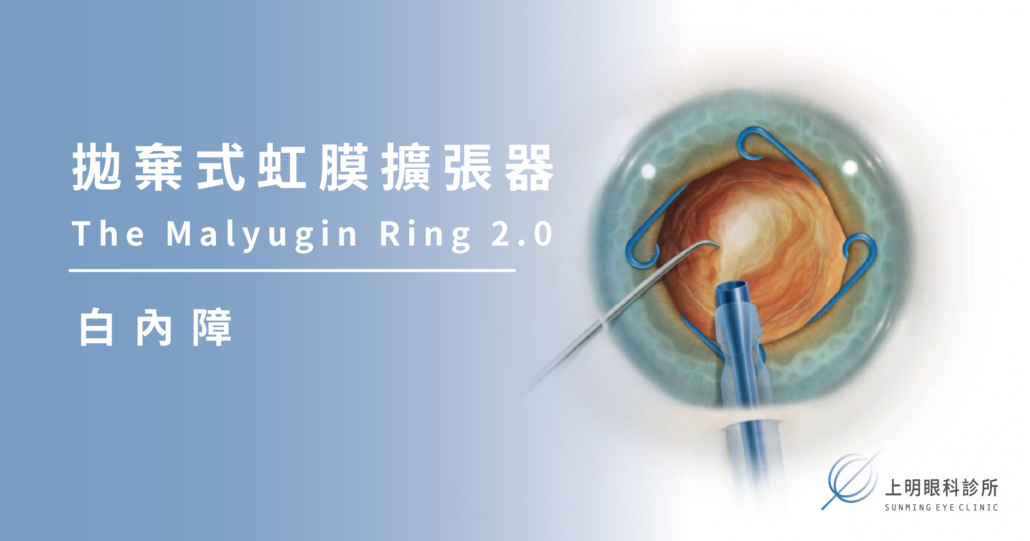
由5.0聚丙烯製成,通過2.0mm切口植入,更靈活,更堅固,但對虹膜溫和。
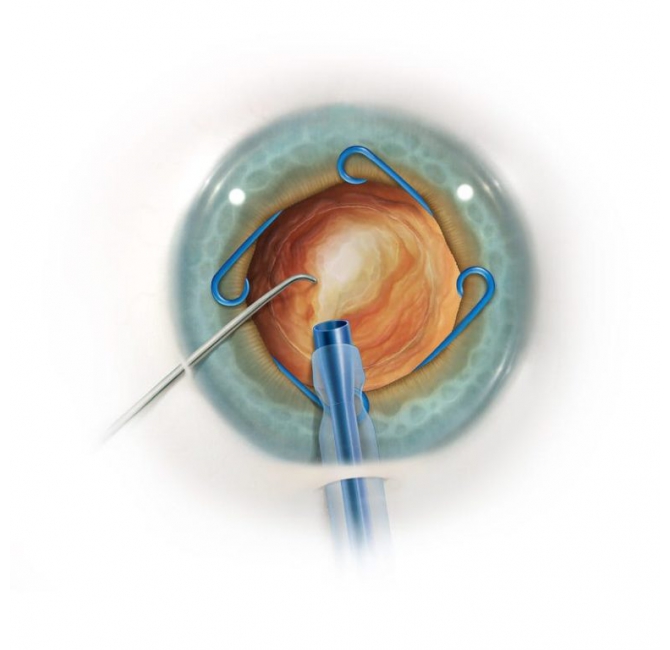
拋棄式虹膜擴張器The Malyugin Ring 2.0
白內障手術中因為疾病原因造成瞳孔縮小粘連,經過醫師評估需要使用到拋棄式虹膜擴張器來增加手術的成功率減少併發症的發生。
Malyugin Ring 2.0 採用更小的材料製成,並具有以下額外優勢:

續發性白內障,或稱為二次白內障。
施行水晶體摘除手術後會保留原本晶體的後囊,方便人工水晶體置入時不會位移。但水晶體後囊上面殘留的上皮細胞經過了時間可能再度增生或纖維化成薄膜部份會造成視力模糊即二次白內障。



如此可知這種續發性的白內障與原發性白內障的成因不同。一般年長患者,依不同水晶體材質三年內10-56%(年輕患者可高達100%)會有續發性白內障的問題。
所以一般小孩子病患,在進行手術的同時醫師會連帶移除部份後囊,避免續發性白內障發生時年紀小不易處理。
續發性白內障的治療
白內障術後雖可能有續發性白內障的問題,但是治療並不困難,尤其成年人。
治療方式
除特殊狀況下需手術但絕多數使用銣–雅鉻(ND-YAG)雷射即可恢復視力。
其過程如下:先散大瞳孔後點局部麻醉藥水,再利用銣-雅鉻(ND-YAG)雷射,將後囊膜打開,約二至三分鐘時間,即可完成。
有趣的問題或疑惑:
雖然治療不困難,但若直接於白內障手術進行同時一併移除後囊永除後患,白內障不就不會再度增生﹖!
這是因為『完整的後囊可穩定放置水晶體的位置』,也可減少黃斑部水腫以及視網膜剝離的風險,
所以一般而言,成年人的白內障手術大多不會移除後囊。
另外新式水晶體的四邊設計了方型邊(Square Edge)的結構來擋住上皮細胞的移動,能大幅降低續發行白內障的機率。

人工水晶體是取代白內障手術移除混濁晶體後的功能。傳統上是希望眼睛能夠『復明』就好,但現代的患者更要求自己的視力能夠『回春』。而為了滿足患者對於視力的要求,才會有功能性水晶體的問世。
人工水晶體不是開刀放進去就有功能
: 『手術前精准的檢查』配合『手術中良好的執行力』是成功的基礎
潘醫師表示,功能性水晶體若要發揮最大的效益,前提必須建立在手術前精准的檢查以選擇適合自己的水晶體◦另外當然必須還要有良好的手術儀器已達到「趨近完美」的手術下,它才能發揮應有的功效。不只是要求手術的成功率,更必須增加手術的精準度。比如說,在做手術時,如何去保持眼球的完整度、如何讓手術對眼球侵入最小以減少對角膜傷口的破壞等等,都是需要在手術上不斷精進的。正確且良好的手術是功能性人工水晶體的重要基礎,因此開刀醫師對於手術的控制性一定要很好,多功能水晶體才有它的存在意義。
健保V.S自費人工水晶體
以醫師的角度來看,透過自費功能性水晶體成功的植入,必須提升院所檢查及手術的技術與品質。
水晶體度數的測量如果發生錯誤再好的水晶體、再成功的手術病人也不會感覺好◦
另外像是非球面的人工水晶體,它必需要讓水晶體正中植入,若是偏位0.8釐米就發揮不出優點了。這些技術與品質的提昇都會投射回所有的病人(包含健保病患)身上,最終目的無疑就是希望給所有病人最好的品質。
若是手術技術都在同一個水平上,那健保與自費的差別就在於人工水晶體本身的功能性了。而人工水晶體的種類有非常多種,潘醫師強調通常醫師在手術前一定會先和病人做謹慎的溝通,由醫病雙方共同決定適合採用的人工水晶體。
本院使用的部分負擔自費功能型人工水晶體,均為「非球面設計」:
散光>75度:需用『散光矯正型』:

補充資料
七ヽ選擇高階手術輔助方案:病況複雜的病人或年輕病人可優先考慮◦
| 飛秒雷射白內障前置手術 先『利用電腦斷層同步監控系統及精準的雷射取代手術刀』來製作傷口、前囊及白內障核的切割。後段配合使用白內障超聲乳化並植入人工水晶體來完成手術。過程精巧、精準更穩定: 前囊大小恆定,對植入的人工晶體提供長期穩定的空間。 |
 |
| 影像導引系統 手術前檢查與規劃:測量角膜屈率 (散光軸度)。同步攝影定位虹膜及結膜生物特徵與角膜散光軸度的相對位置。並計算規劃人工水晶體植入的詳細方案◦手術中影像導引:電腦同步連結無刀飛秒雷射及手術顯微鏡下『動態追蹤定位』:角膜切口、散光角度及人工水晶體正確植入。 |
 |
| 囊袋張力環(人工水晶體穩定環) 手術最後階段植入撐平並穩定囊袋、舒展褶皺。減少囊袋收縮以達到人工水晶體精確的中心定位以發揮長期穩定效果。 |
 |

白內障|重建光明:談白內障手術及人工水晶體的選擇


手術摘除是唯一的治療:這也是同步矯正原本近視、散光及老花的最佳機會。
| 項目 | 飛秒雷射 | 傳統白內障手術 |
| 手術截口 | 透過『雷射』,精準製作微細切口 | 使用『手術刀製作』,切口大小不一 |
| 前囊製作 | 雷射製作囊袋,有如圓規畫圓,囊袋周圍平整,『有助人工水晶體置中擺放』 | 手工製作囊袋,如同手動畫圓,隨醫師技術不同,而有所差異 |
| 分解軟化晶核 | 先透過雷射精準切割分離晶核,再使用『微量』超音波乳化後再完整吸出。 | 整個過程都直接使用『高量』超音波擊碎硬化晶體後再完整吸出。 |
| 角膜散光處理 | 透過3D影像定位與電腦斷層掃描,讓角膜散光軸度確實對準 | 採手術刀製作角膜散光軸,手術品質可能依醫師技術不同,有所差異 |
| 即時影響定位與光學斷層掃描(OCT) | 電腦斷層即時監控系統,手術高安全 | 無,要依賴醫師的經驗 |
如有劇痛或突然視力降低、分泌物變多、充血、紅腫,應即刻返院由醫師儘速檢查及予以適當處置。

白內障|高度近視對眼球的影響不止白內障!當高度近視時,進行人工水晶體手術之特別說明
高度近視對眼球的影響不止白內障,手術後需定期追蹤併發症!
特別注意:
近視度數越高、年齡越輕應避免太早且非必要(例如:想不戴眼鏡)的手術,應尋求第二意見,其發生視網膜剝離、黃斑部出血或裂孔的發生機率相對較高。
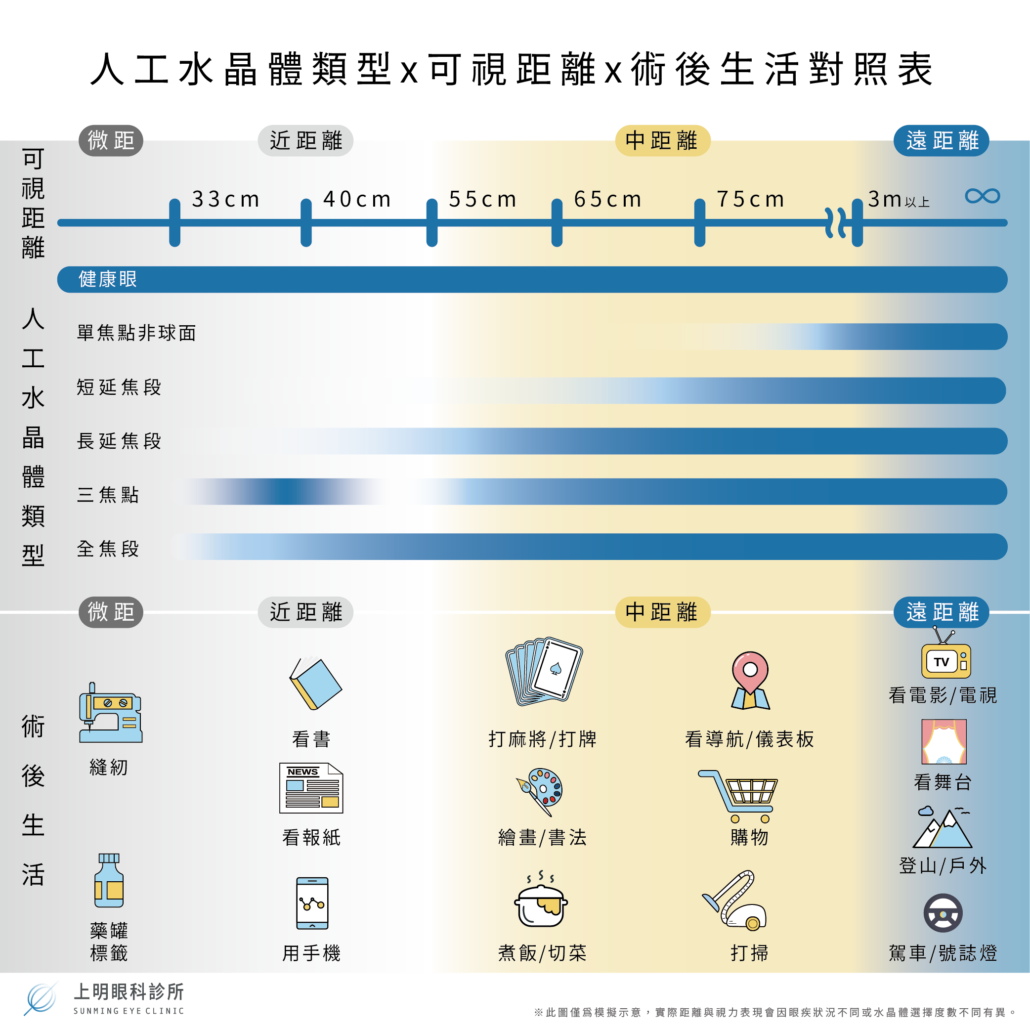
看遠視覺品質佳,但手術後老花嚴重者:(看近需戴老花眼鏡約250〜300度),需適度討論Monovision單眼視力,就是將一眼留度數,一眼沒留度數,造成留度數的用來看中近的,沒有度數的用來看遠的。
與單焦點相比類似,維持看遠的視覺品質 + 中距離(電腦) +老花減輕4〜7成,方便度更高。
但近距離需戴老花眼鏡約75〜150度。
視覺品質略減,但老花減輕9成。
適合強烈不想戴眼鏡且可接受夜間開車可能有問題的病人。
水晶體主要功能:
提供生活、工作上的方便。
增加遠、中(看電腦)、近(眼前約40公分)可視範圍,可有效降低術後對眼鏡的依賴程度(約九成在生活上可完全不依賴眼鏡)◦
但如需工作上高精準度或較近距離30公分內。部份情況下仍需眼鏡輔助。
無論哪種人工水晶體,仍舊無法像人體原生年輕時的水晶體一樣,可以貼很近看東西。
青光眼合併白內障已有更積極有效的治療觀念與方式,包括新的技術與儀器。白內障微創手術微創超音波晶體乳化術無刀飛秒雷射手術,針對特別是閉鎖性青光眼病患提早進行白內障手術,讓患者不論是手術安全性、成功率以及術後眼壓控制的效果,都大幅提升。青光眼與白內障是老人常見的眼疾,隨著人口高齡化,有越來越多人患有青光眼合併白內障,使得治療困難度提高,併發症也較高。