基因檢測|什麼是角膜營養不良基因檢測?

什麼是角膜營養不良?
角膜營養不良(Corneal Dystrophy, CD)是一種非發炎性角膜病變,其病理學是根據沉積物模式來診斷,包括顆粒狀、格子狀和凝膠狀營養不良等。蛋白質變性導致澱粉樣變性異常沉積在角膜基質,干擾角膜透明度和光折射度,嚴重時導致視力喪失,採取角膜移植治療。CD症狀通常為不規則散光、畏光、乾眼、角膜水腫和復發性角膜糜爛。若發生角膜糜爛,患者感受到劇烈疼痛,無法及時治療導致繼發性角膜炎。TGFBI突變攜帶者應特別注意防止角膜損傷,如外傷或手術切除。
角膜營養不良的遺傳機制
基因突變與遺傳模式
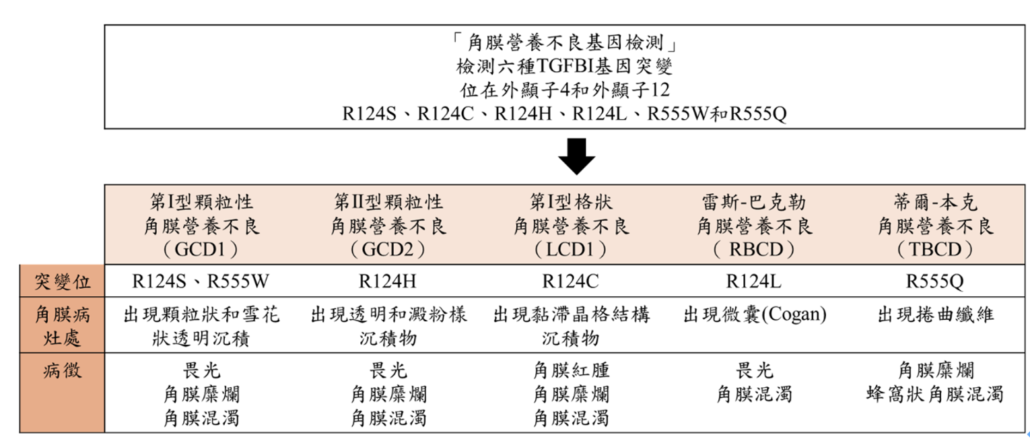
角膜營養不良是由家族遺傳或基因突變引起,則以體染色體顯性/隱性遺傳模式遺傳至下一代。位在第5 號染色體上的β 誘導轉化生長因子 (Transforming Growth Factor Beta-Induced Gene,TGFBI)基因突變導致上皮性角膜營養不良,引起第I 型顆粒性角膜營養不良(Granular Corneal Dystrophy Type 1, GCD1)、第II型顆粒性角膜營養不良(Granular Corneal Dystrophy Type 2, GCD2)、格狀角膜營養不良(Lattice Corneal Dystrophy Type 1, LCD1)、雷斯-巴克勒角膜營養不良(Reis-Bucklers Corneal Dystrophy, RBCD)和蒂爾-本克角膜營養不良(Thiel-Behnke Corneal Dystrophy, TBCD)和上皮基底膜角膜營養不良(Epithelial basement membrane corneal dystrophy, EBMCD )這6種亞型。
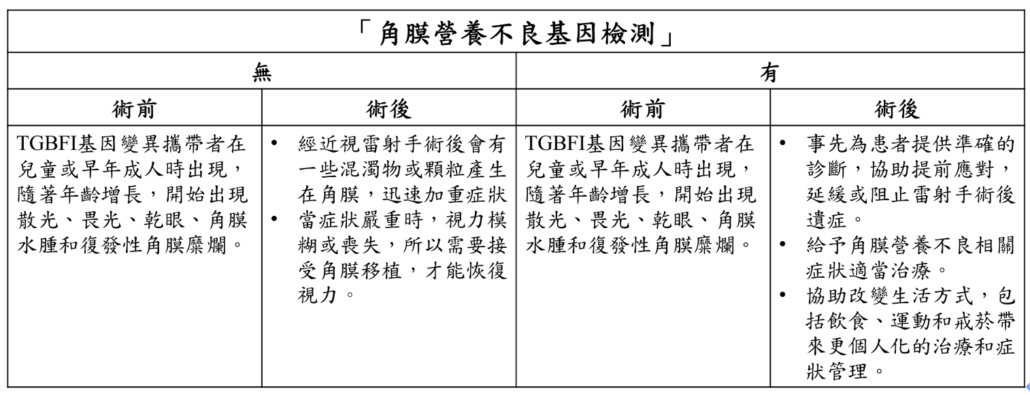
角膜營養不良的臨床挑戰與基因檢測
診斷挑戰與基因檢測的重要性
角膜營養不良進展緩慢,其臨床表現過於相似。現今眼科儀診斷角膜營養不良,難以達到100%準確的診斷,且無法區分出不同類型。基因檢測突破臨床診斷之限制,有助於區分每種角膜營養不良。在治療方面,目前沒有根除治療方式,只能緩解症狀。角膜營養不良一旦視力模糊,須採取角膜移植,會有感染和移植排斥風險。高達35%的角膜營養不良患者會出現移植排斥反應。若是TGFBI基因突變攜帶者,應謹慎考慮角膜營養不良基因檢測,提早檢視自己基因是否罹患角膜營養不良。患者與醫生充分溝通,了解自身健康狀況及後遺症風險。檢測報告也能提供專業醫師更多資訊,進行更完整且全面術前評估,確保手術的安全性和效果。
基因檢測適用對象
- 建議有角膜營養不良疾病個人史或家族史的任何人使用。
- 建議對在眼科檢查期間在視網膜中發現沉積物的人進行測試。
- 即將接受近視雷射手術患者也從術前檢測中受益。
角膜營養不良基因檢測,讓近視雷射手術更放心!
基因檢測也可用於黃斑部病變及青光眼呦!
參考文獻:
- Moshirfar M, Bennett P, Ronquillo Y. Corneal Dystrophy. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan. 原文網址: https://www.ncbi.nlm.nih.gov/books/NBK557865/
- Weiss JS, Rapuano CJ, Seitz B, Busin M, Kivelä TT, Bouheraoua N, Bredrup C, Nischal KK, Chawla H, Borderie V, Kenyon KR, Kim EK, Møller HU, Munier FL, Berger T, Lisch W. IC3D Classification of Corneal Dystrophies-Edition 3. Cornea. 2024 Apr 1;43(4):466-527.原文網址: https://pmc.ncbi.nlm.nih.gov/articles/PMC10906208/
- Chao-Shern C, DeDionisio LA, Jang JH, Chan CC, Thompson V, Christie K, Nesbit MA, McMullen CBT. Evaluation of TGFBI corneal dystrophy and molecular diagnostic testing. Eye (Lond). 2019 Jun;33(6):874-881.原文網址: https://pubmed.ncbi.nlm.nih.gov/30760895/
- Avellino阿韋利諾有限公司網頁,Avellino Lab Universal Test相關介紹。原文網址: https://avellino-dna.com/tc/product/





 青光眼|青光眼合併白內障治療趨勢
青光眼|青光眼合併白內障治療趨勢 青光眼|什麼是青光眼?
青光眼|什麼是青光眼?


